Zmiany skórne w chorobach reumatycznych – objawy i diagnostyka
Zmiany skórne często są pierwszymi objawami, które mogą towarzyszyć chorobom reumatycznym, a ich różnorodność potrafi zaskoczyć nawet doświadczonych specjalistów. Choroby takie jak toczeń rumieniowaty układowy czy twardzina mogą manifestować się w postaci charakterystycznych wysypek, rumieni na twarzy czy guzków podskórnych, które nie tylko wpływają na wygląd, ale także mogą być bolesne. Właściwe rozpoznanie tych zmian jest kluczowe dla skutecznej diagnostyki i leczenia, jednak często są one mylone z innymi schorzeniami dermatologicznymi. W świecie medycyny, umiejętność rozróżnienia między objawami skórnymi a innymi dolegliwościami staje się nieocenioną zdolnością, która może znacząco wpłynąć na jakość życia pacjentów.
Czym są zmiany skórne w chorobach reumatycznych?
Zmiany skórne związane z chorobami reumatycznymi pełnią kluczową rolę jako objawy wielu schorzeń. Często przybierają różnorodne formy, takie jak:
- rumień na twarzy,
- wysypka,
- inne charakterystyczne oznaki.
Choroby takie jak toczeń rumieniowaty układowy, twardzina czy młodzieńcze zapalenie skórno-mięśniowe ujawniają się przez te zmiany, co jest niezbędne do prawidłowej diagnostyki. Objawy te mogą być wrażliwe na działanie promieni słonecznych i często bywają mylone z innymi schorzeniami, co dodatkowo utrudnia lekarzom postawienie właściwej diagnozy.
Dokładna ocena tych zmian jest kluczowa, ponieważ mogą one sygnalizować początki choroby. To podkreśla znaczenie diagnostyki różnicowej. Zmiany skórne w niektórych przypadkach mogą przypominać:
- atopowe zapalenie skóry,
- łuszczycę.
Dlatego ważne jest, aby lekarze brali pod uwagę wszystkie objawy skórne w kontekście innych symptomów oraz wyników badań. Taki całościowy przegląd umożliwia wdrożenie adekwatnego leczenia.
Regularne monitorowanie objawów skórnych w chorobach reumatycznych nie tylko wspiera proces diagnostyczny, ale również pozwala na bieżąco oceniać postęp choroby oraz reakcję na terapię.
Jakie choroby reumatyczne najczęściej wywołują zmiany skórne?
Zmiany skórne występujące w przebiegu chorób reumatycznych zazwyczaj dotyczą takich schorzeń, jak:
- toczeń rumieniowaty układowy,
- twardzina,
- młodzieńcze zapalenie skórno-mięśniowe,
- reumatoidalne zapalenie stawów.
Objawy skórne pełnią istotną rolę w procesie diagnostycznym tych chorób. Oto niektóre z charakterystycznych objawów:
| choroba | objaw skórny | opis |
|---|---|---|
| toczeń rumieniowaty układowy | rumień w kształcie motyla | charakterystyczny rumień na twarzy oraz różnorodne wykwity na ciele. |
| twardzina | zgrubienia skóry | najczęściej pojawiają się na palcach rąk, co ułatwia diagnozę. |
| młodzieńcze zapalenie skórno-mięśniowe | wysypka/plamy | mogą być mylone z innymi przypadkami dermatologicznymi. |
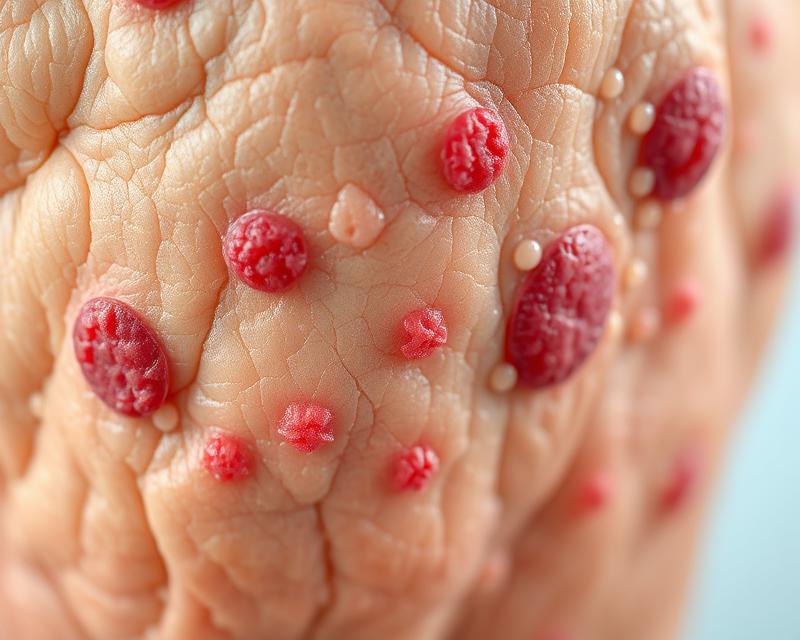
| reumatoidalne zapalenie stawów | guzki reumatoidalne | tworzą się pod skórą w rejonie stawów. |
Dodatkowo, choroba Stilla oraz młodzieńcze idiopatyczne zapalenie stawów również mogą powodować zmiany skórne. Te objawy są istotne, ponieważ składają się na szerszy obraz kliniczny pacjenta, a ich analiza może znacząco wspierać proces diagnostyczny. Warto zatem zwracać uwagę na ich cechy, gdyż mogą one sugerować różne etapy rozwoju choroby.
Jakie są typowe objawy skórne w chorobach reumatycznych?
Typowe objawy skórne związane z chorobami reumatycznymi mogą przybierać różnorodne formy, które sugerują istnienie schorzenia. Do najczęstszych z nich należą:
- wysypka,
- charakterystyczny rumień na twarzy,
- rumień heliotropowy.
Wysypka występuje w różnych kształtach, w zależności od konkretnej choroby reumatycznej, i często pojawia się na skórze narażonej na działanie słońca. Rumień, który można zaobserwować u osób z toczniem rumieniowatym, jest zazwyczaj jednym z pierwszych objawów dostrzeganych przez pacjentów.
Oprócz wysypek, zmiany na skórze mogą obejmować także owrzodzenia wrażliwe na światło. Objawy skórne bywają skomplikowane i często towarzyszą innym dolegliwościom narządowym, co znacząco utrudnia postawienie właściwej diagnozy. Wczesne rozpoznanie, bądź błędna identyfikacja tych symptomów, ma ogromne znaczenie, gdyż mogą one wprowadzać w błąd w kontekście diagnostycznym.
Nie należy zapominać, że pewne zmiany skórne mogą być mylone z innymi chorobami, co podkreśla istotę dokładnej analizy.
Rozumienie charakteru objawów skórnych w chorobach reumatycznych jest kluczowe dla efektywnej diagnostyki oraz leczenia. Właściwe różnicowanie objawów umożliwia szybkie postawienie prawidłowej diagnozy i wdrożenie odpowiedniej terapii. Jeśli dostrzegasz niepokojące zmiany na skórze, zaleca się konsultację z lekarzem, aby uniknąć ewentualnych opóźnień w leczeniu.
Jak rozpoznać zmiany skórne w toczniu rumieniowatym układowym i noworodków?
Zmiany skórne związane z toczniem rumieniowatym układowym oraz toczeniem noworodków można zidentyfikować dzięki ich lokalizacji i charakterystyce. W przypadku pierwszego typu schorzenia, objawy najczęściej pojawiają się na twarzy, a szczególnie można je zaobserwować na czole, nosie i policzkach. Osoby, które zmagają się z tą chorobą, często zauważają charakterystyczny wysyp w kształcie motyla, który cechuje się rumieniem i zazwyczaj towarzyszą mu inne, systemowe symptomy.
Noworodki, u których rozwija się toczeń rumieniowaty, mogą wykazywać mniej typowe objawy. W ich przypadku zmiany skórne mogą być łatwo pomylnione z innymi dolegliwościami, dlatego niezwykle istotne jest przeprowadzenie dokładnej diagnostyki różnicowej. Obserwowanie symptomów takich jak:
- zaczerwienienie,
- obrzęk,
- zmiany koloru skóry.
Może znacznie ułatwić właściwe rozpoznanie. W sytuacji, gdy wystąpią niepokojące objawy, takie jak wysypki czy podrażnienia, warto od razu zasięgnąć porady lekarza, co pomoże wykluczyć inne potencjalne przyczyny.
Skrupulatna ocena oraz dokładny opis zmian skórnych są kluczowe w procesie diagnostyki. Również przekazanie informacji dotyczących historii choroby ma wielkie znaczenie. Aby ustalić, czy zmiany skórne są wynikiem tocznia rumieniowatego, konieczna jest znajomość typowych objawów oraz ich manifestacji. W moim doświadczeniu, im dokładniej opisane są symptomy, tym łatwiej lekarzowi podjąć właściwą decyzję diagnostyczną.
Jakie zmiany skórne pojawiają się w twardzinie?
W twardzinie, zmiany skórne najczęściej występują na kończynach i przybierają różne formy.
- powszechnie spotykane wykwity o woskowato-żółtawej barwie,
- wyraźnie odgraniczone grudki,
- wrażliwość na światło, co osłabia struktury skóry.
Twardzina ograniczona, która częściej dotyka dziewczyn, charakteryzuje się asymetrycznymi zmianami skórnymi, głównie na kończynach. W miarę postępu choroby mogą wystąpić:
- zmiany atroficzne,
- nadmierne rogowacenie naskórka,
- pajączki naczyniowe,
- zmiany keratynowe.
Te objawy wprowadzają dodatkowe wyzwania zarówno estetyczne, jak i zdrowotne.
Skórne zmiany mają kluczowe znaczenie w diagnostyce twardziny. Ich obecność i charakterystyka mogą znacząco wspierać lekarzy w określeniu rodzaju twardziny oraz w doborze odpowiedniego leczenia. Dlatego warto być czujnym i zwracać uwagę na te objawy, ponieważ wczesne ich zauważenie może przyczynić się do bardziej efektywnego leczenia.
Jak objawia się zapalenie skórno-mięśniowe u dorosłych i młodzieży?
Zapalenie skórno-mięśniowe to schorzenie, które przynosi ze sobą szereg zróżnicowanych zmian na skórze. Może dotknąć zarówno osoby dorosłe, jak i nastolatków. Do najistotniejszych objawów należy:
- heliotropowy rumień — intensywnie czerwona wysypka pojawiająca się na powiekach oraz w okolicy nosa,
- objaw naparstka — czerwone, okrągłe zmiany na palcach.
Te zmiany są często wrażliwe na promieniowanie słoneczne, co może zaostrzać ich stan po ekspozycji.
W przypadku młodzieży z młodzieńczym zapaleniem skórno-mięśniowym objawy są podobne, ale zazwyczaj bardziej wyraźne w obrębie małych naczyń krwionośnych. W tej formie choroby rozległy rumień często występuje wokół stawów. Co więcej, mogą wystąpić owrzodzenia w okolicach pachwin oraz pod pachami, chociaż są one rzadziej obserwowane w porównaniu do dorosłych.
Szybkie rozpoznanie zapalenia skórno-mięśniowego ma kluczowe znaczenie. Właściwe leczenie może znacząco wpłynąć na poprawę jakości życia pacjentów oraz zredukować ryzyko wystąpienia powikłań. Adresowane terapie zazwyczaj obejmują:
- leki immunosupresyjne,
- środki przeciwzapalne.
Zmiany skórne mogą współwystępować z innymi objawami związanymi z chorobami reumatycznymi, co podkreśla wagę zintegrowanego podejścia do ich leczenia.
Jakie są dermatologiczne manifestacje reumatoidalnego zapalenia stawów?
Objawy dermatologiczne w reumatoidalnym zapaleniu stawów są istotnym aspektem w diagnostyce tej choroby. Statystyki pokazują, że od 20 do 30% pacjentów z czynnikiem reumatoidalnym doświadcza różnych zmian skórnych. Wśród najczęściej obserwowanych należą:
- guzki reumatoidalne,
- zapalenie naczyń,
- neutrofilowe zmiany skórne, do których należy pyoderma gangrenosum.
Guzki reumatoidalne, które są twarde i bolesne, zazwyczaj lokalizują się wokół stawów lub na przegubach. Ich rozmiar może się różnić, a czasami mogą przekształcać się w owrzenia. Dodatkowo, pacjenci mogą zmagać się z zapaleniem naczyń, które objawia się charakterystycznymi zmianami, takimi jak wysypki czy zasinienia na skórze.
Inną poważną formą zmian skórnych jest pyoderma gangrenosum, która objawia się destrukcyjnymi owrzeniami. Te rany mogą pojawić się nagle i zwykle są bardzo bolesne. Z racji na to, że schorzenie to ma związek z układem immunologicznym, wymaga pilnej interwencji medycznej, aby uniknąć poważnych powikłań.
Zrozumienie dermatologicznych aspektów reumatoidalnego zapalenia stawów ma kluczowe znaczenie nie tylko w kontekście postawienia diagnozy, ale również w aspekcie skutecznego leczenia. Dokładna ocena i systematyczne monitorowanie tych zmian skórnych mogą znacząco poprawić zarządzanie chorobą oraz jakość życia pacjentów. Z tego powodu warto zwracać szczególną uwagę na te objawy, aby móc w odpowiednim czasie wdrożyć działania terapeutyczne.
Jakie są charakterystyczne zmiany w łuszczycowym zapaleniu stawów?
Charakterystyczne objawy łuszczycowego zapalenia stawów zazwyczaj objawiają się poprzez czerwone plamy pokryte łuskami, które mogą pojawiać się w różnych lokalizacjach na ciele. To nie tylko kwestia wizualna; często towarzyszy im intensywny ból stawów oraz obrzęki, które mogą znacząco wpłynąć na komfort życia osób dotkniętych tą chorobą.
Z biegiem czasu skórne zmiany mogą się nasilać, co prowadzi do dodatkowych dolegliwości. Odpowiednia terapia, obejmująca:
- leki przeciwzapalne,
- nowoczesne terapie biologiczne,
- stałe monitorowanie stanu zdrowia,
- aktywna współpraca z lekarzem specjalistą.
jest kluczowa dla łagodzenia objawów oraz poprawy codziennego funkcjonowania pacjentów. Dlatego ważne jest regularne monitorowanie stanu zdrowia oraz aktywna współpraca z lekarzem specjalistą, aby osiągnąć jak najlepsze wyniki leczenia tej choroby reumatycznej. Z mojego własnego doświadczenia zauważyłem, że pacjenci, którzy są aktywnie zaangażowani w proces terapeutyczny, z reguły osiągają lepsze rezultaty.
Co to jest objaw Raynauda i jak się objawia na skórze?
Objaw Raynauda to zjawisko, w którym naczynia krwionośne kurczą się, prowadząc do istotnych zmian w kolorze skóry, głównie na palcach rąk i stóp. Podczas ataku skóra może stać się blada, a w późniejszym etapie pojawić się sinica, co świadczy o tym, że krew nie dociera wystarczająco do tkanek. W najcięższych przypadkach mogą wystąpić owrzodzenia.
Osoby z objawem Raynauda często doświadczają:
- niskiej temperatury w dotkniętych kończynach,
- uczucia dyskomfortu,
- bólu.
Takie objawy mogą być wywoływane przez czynniki zewnętrzne, takie jak zimno czy stres. Dodatkowo, objaw Raynauda może być skorelowany z chorobami reumatycznymi, co wskazuje na potencjalne problemy z krążeniem.
Kluczowe jest zrozumienie objawu Raynauda oraz baczne obserwowanie zmian skórnych, co jest istotne dla prawidłowej diagnozy i leczenia. Jeśli dostrzegasz te symptomy, zaleca się konsultację z lekarzem, aby zbadać ich przyczyny i rozważyć odpowiednie kroki.
Jak przebiega zapalenie naczyń i jego skórne skutki w chorobach reumatycznych?
Zapalenie naczyń związane z chorobami reumatycznymi stanowi poważne wyzwanie zdrowotne i może prowadzić do poważnych komplikacji skórnych. To stan zapalny, który uszkadza naczynia krwionośne, a skutki mogą być poważne – owrzodzenia, martwica tkanek oraz różnorodne zmiany skórne.
Objawy zapalenia naczyń są zróżnicowane, ale najczęściej doświadczamy:
- bólu,
- obrzęku,
- zasinień na skórze.
Problemy te często wynikają z niedotlenienia tkankowego, które z kolei jest konsekwencją zaburzeń krążenia. Kluczem do pomyślnego leczenia jest wczesne rozpoznanie zapalenia naczyń. Im szybciej rozpoczniemy terapię, tym mniejsze ryzyko wystąpienia powikłań. Odpowiednie leczenie może nie tylko zapobiec dalszym uszkodzeniom, ale również znacząco poprawić jakość życia pacjentów z chorobami reumatycznymi.
Uszkodzenia tkanek spowodowane zapaleniem naczyń często prowadzą do owrzodzeń, które mogą stwarzać ryzyko zakażeń oraz wymagać intensywnej interwencji. Dlatego systematyczne monitorowanie objawów oraz regularne wizyty u lekarza są kluczowe dla osób z chorobami reumatycznymi. Warto zwracać uwagę na wszelkie zmiany skórne i niezwłocznie zgłaszać je specjaliście.
Jakie są przyczyny i objawy guzków reumatoidalnych na skórze?
Guzki reumatoidalne to zmiany podskórne, które występują u **20-30%** pacjentów z reumatoidalnym zapaleniem stawów. Ich obecność zazwyczaj sygnalizuje bardziej zaawansowaną formę choroby, co sugeruje trudniejszy przebieg. Te nieprzyjemne guzki najczęściej pojawiają się w okolicach stawów, ale można je również zauważyć na skórze łokci, kolan czy karku.
Objawy guzków reumatoidalnych obejmują:
- ból,
- opuchliznę,
- istotny wpływ na komfort pacjenta.
Zmiany te pełnią również rolę prognostyczną, ponieważ wskazują na wyższe ryzyko poważniejszych komplikacji związanych z reumatoidalnym zapaleniem stawów. Dzięki tym objawom lekarze zyskują lepszy wgląd w stopień zaawansowania choroby, co umożliwia dostosowanie odpowiednich metod leczenia.
Ocena guzków reumatoidalnych to kluczowy krok w diagnostyce, pozwalający na identyfikację poważnych form reumatoidalnego zapalenia stawów. Takie rozpoznanie daje możliwość skuteczniejszego zarządzania terapią. Wczesne zauważenie tych zmian jest niezwykle istotne, ponieważ może znacząco zmienić dalsze podejście do leczenia pacjenta.
Jak odróżnić zmiany skórne w chorobach reumatycznych – diagnostyka różnicowa?
Diagnostyka różnicowa zmian skórnych w kontekście chorób reumatycznych jest niezwykle istotna. Pomaga nie tylko w postawieniu właściwej diagnozy, ale także w zaplanowaniu adekwatnego leczenia. Skórne objawy mogą sugerować szereg problemów dermatologicznych, dlatego ich szczegółowe zbadanie jest kluczowe.
Podczas diagnozowania zmian skórnych lekarze muszą zwrócić szczególną uwagę na:
- lokalizację,
- kształt,
- rozmiar,
- inne powiązane symptomy.
Różne choroby reumatyczne potrafią wywoływać podobne zmiany skórne, co znacznie komplikuje proces diagnostyczny. Na przykład, objawy związane z toczniem rumieniowatym układowym mogą przypominać reakcje na inne schorzenia autoimmunologiczne, takie jak zapalenie skórno-mięśniowe lub twardzina.
Histopatologiczne badania są kluczowe w potwierdzaniu diagnozy. Pozwalają one lekarzom na dokładną analizę komórek i tkanek, co umożliwia ocenę, czy zmiany wynikają z:
- procesu zapalnego,
- problemów naczyniowych,
- innych patologicznych mechanizmów.
Analiza próbki skóry dostarcza cennych informacji o typach komórek obecnych w zmianach, co jest niezbędne do postawienia trafnej diagnozy.
W procesie różnicowania diagnoz istotne jest także uwzględnienie historii zdrowotnej pacjenta oraz przeprowadzenie dodatkowych badań, takich jak testy serologiczne. Te badania mogą ujawnić obecność specyficznych czynników chorobotwórczych związanych z różnymi chorobami reumatycznymi.
Kluczowa jest współpraca między dermatologiem a reumatologiem, która pozwala na lepsze zrozumienie i skuteczne zarządzanie skórnymi objawami, mającymi istotny wpływ na jakość życia pacjentów.
Jakie badania histologiczne są pomocne w ocenie zmian skórnych?
Badania histologiczne odgrywają kluczową rolę w ocenie zmian skórnych, które pojawiają się w wyniku chorób reumatycznych. Dzięki nim możemy głębiej zrozumieć mechanizmy chorobowe oraz zidentyfikować istotne zmiany niezbędne do postawienia właściwej diagnozy.
W trakcie histopatologicznego badania często obserwuje się:
- niedobór włókien elastycznych,
- fragmentację włókien elastycznych.
Jest to charakterystyczne dla wielu schorzeń, takich jak twardzina czy zapalenie mięśniowo-skórne. Dlatego tak istotne jest, aby podczas pobierania i przygotowywania próbek skóry zachować szczególną staranność. Jakość tych próbek ma istotny wpływ na precyzję wyników. Starannie przygotowane próbki umożliwiają lekarzom skuteczne monitorowanie przebiegu choroby oraz podejmowanie odpowiednich decyzji terapeutycznych.
Włókna elastyczne pełnią ważną funkcję w zachowaniu struktury skóry. Ich uszkodzenie może prowadzić do poważnych problemów zarówno estetycznych, jak i zdrowotnych. Badania histologiczne nie tylko pozwalają na identyfikację tych zmian, ale również umożliwiają odróżnienie różnych schorzeń reumatycznych. To jest kluczowe dla zapewnienia pacjentom skutecznego leczenia.
Należy jednak mieć na uwadze, że różne choroby mogą objawiać się podobnymi zmianami histologicznymi, dlatego precyzyjna analiza jest niezbędna.
Jakie leczenie stosuje się w terapii zmian skórnych w chorobach reumatycznych?
Terapia zmian skórnych związanych z chorobami reumatycznymi opiera się głównie na dwóch metodach: stosowaniu sterydów oraz leków antycytokinowych. Głównym celem tego rodzaju leczenia jest złagodzenie objawów i zapobieganie powikłaniom, co znacząco wpływa na jakość życia pacjentów.
Sterydy są wykorzystywane, aby zmniejszyć stan zapalny i uśmierzyć dolegliwości skórne. Mogą występować w formie:
- doustnych tabletek,
- miejscowych preparatów, które aplikuje się bezpośrednio na dotknięte obszary.
Z kolei leki antycytokinowe skoncentrowane są na określonych cytokinach odpowiedzialnych za procesy zapalne, co skutecznie przyczynia się do redukcji objawów choroby.
W przypadku choroby Stilla terapia miejscowa nie zawsze przynosi zamierzony rezultat. Dlatego w takich sytuacjach lekarze często zalecają bardziej holistyczne podejście, które może obejmować także stosowanie immunosupresantów dla uzyskania lepszych rezultatów terapeutycznych.
Ważna jest staranna ocena stanu pacjenta oraz dobór najefektywniejszych metod leczenia, co ma kluczowe znaczenie dla skuteczności terapii zmian skórnych przy chorobach reumatycznych. Zrozumienie indywidualnych potrzeb pacjenta i zastosowanie odpowiednich strategii terapeutycznych ma ogromny wpływ na ich dobrostan oraz codzienne życie. Uwzględnienie tych aspektów może prowadzić do poprawy efektywności leczenia.
Jak działają sterydoterapia i leki antycytokinowe na zmiany skórne?
Sterydoterapia oraz leki antycytokinowe stanowią istotne metody w leczeniu problemów skórnych związanych z chorobami reumatycznymi. Sterydy działają przeciwzapalnie, co skutkuje łagodzeniem stanu zapalnego w tkankach. Dzięki temu objawy skórne, takie jak:
- zaczerwienienie,
- opuchlizna,
- swędzenie.
u-legają znacznemu zmniejszeniu. Ich aplikacja może być lokalna lub ogólnoustrojowa, co zależy od nasilenia objawów. W moim doświadczeniu zauważyłem, że wybór metody stosowania sterydów jest często uzależniony od miejsca oraz rozległości zmian skórnych.
Leki antycytokinowe natomiast działają poprzez hamowanie substancji prozapalnych, takich jak cytokiny, które odgrywają kluczową rolę w stanach zapalnych. Do popularnych przykładów należą:
- inhibitory TNF-α,
- inne biologiczne leki,
- leczenie modyfikujące przebieg choroby.
Dzięki stosowaniu tych preparatów pacjenci doświadczają znacznej poprawy stanu swojej skóry, co redukuje nasilenie stanów zapalnych i znacząco podnosi komfort życia. Warto jednak pamiętać, że pełne efekty ich działania mogą być widoczne dopiero po kilku tygodniach, dlatego cierpliwość ze strony pacjentów jest niezwykle ważna.
W praktyce klinicznej obie terapie mają istotny wpływ na zmiany skórne. Poprzez zmniejszenie stanu zapalnego oraz przywrócenie równowagi w układzie immunologicznym, zarówno sterydy, jak i leki antycytokinowe odgrywają kluczową rolę w kompleksowym leczeniu pacjentów z chorobami reumatycznymi i ich związanymi z nimi problemami skórnymi. Dlatego tak istotne jest monitorowanie postępów terapii, co pozwala na dostosowanie leczenia do indywidualnych potrzeb chorego.
Jak wspomagać leczenie chorób reumatycznych dietą i aktywnością fizyczną?
Dieta oraz aktywność fizyczna odgrywają kluczową rolę w leczeniu chorób reumatycznych, wpływając pozytywnie na ogólny stan zdrowia i łagodząc objawy. Dieta bogata w kwasy omega-3, a także świeże warzywa i owoce, jest szczególnie korzystna. Dzięki temu możesz zadbać o odpowiednią wagę, co jest istotne dla zdrowia stawów. Otyłość i nadwaga bowiem często potęgują odczuwany ból oraz ograniczają ruchomość stawów.
Regularne ćwiczenia, dostosowane do indywidualnych możliwości, wspierają proces rehabilitacji. Pomagają zwiększyć elastyczność i siłę mięśni, co przynosi ulgę osobom z chorobami reumatycznymi. Program ćwiczeń może obejmować:
- trening aerobowy,
- trening siłowy,
- stretching.
Ważne jest, aby aktywność fizyczna odbywała się pod okiem specjalisty, zwłaszcza na początku terapii. Osobiście zauważyłem, że takie podejście znacznie zwiększa komfort pacjentów.
Wprowadzenie zdrowszej diety i regularnych ćwiczeń do codziennego życia prowadzi do redukcji bólu, co przekłada się na lepszą jakość życia. Jednak każda zmiana powinna być starannie dostosowana do aktualnego stanu zdrowia pacjenta oraz ewentualnych przeciwwskazań. Zaczynając od małych kroków, można stopniowo wprowadzać nowe nawyki, co sprawia, że proces zmiany jest bardziej osiągalny.
Jakie są powikłania i ryzyko niepełnosprawności związane ze zmianami skórnymi?
Powikłania związane z problemami skórnymi w chorobach reumatycznych mogą prowadzić do niepełnosprawności, zwłaszcza gdy te zmiany są ignorowane lub niewłaściwie leczone. Ignorowanie problemów skórnych może wywołać przewlekły stan zapalny, który nie tylko pogarsza stan skóry, ale także ma negatywny wpływ na jakość życia pacjentów.
Osoby dotknięte tymi dolegliwościami często zmagają się z bólem i dyskomfortem, co ogranicza ich codzienną aktywność. To z kolei utrudnia zarówno pracę, jak i relacje społeczne. Dlatego niezwykle ważne jest, aby:
- oceniać zmiany skórne,
- szybko je leczyć,
- monitorować kondycję skóry.
Taki krok może znacząco zmniejszyć ryzyko wystąpienia powikłań. Regularne monitorowanie kondycji skóry jest niezmiernie istotne. Skuteczne terapie mogą stanowić klucz do zatrzymania postępu choroby oraz złagodzenia negatywnych konsekwencji zdrowotnych. Z własnego doświadczenia mogę stwierdzić, że wczesne interwencje przynoszą lepsze rezultaty. Wiele przypadków pacjentów pokazuje, że odpowiednie leczenie potrafi znacząco poprawić jakość ich życia.






Najnowsze komentarze